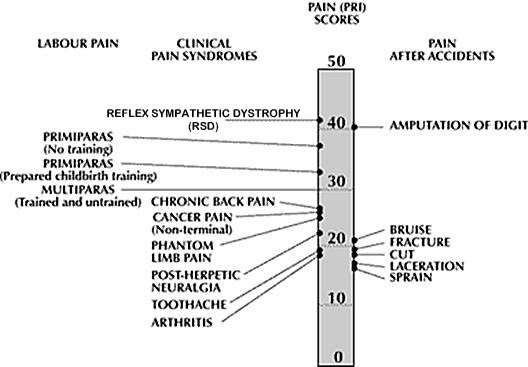
CRPS of RSD of PTD (posttraumatische dystrofie / complex regionaal pijnsyndroom) De bovengenoemde drie namen, tezamen met nog een hele serie (waaronder Südeckse dystrofie) andere namen gaan over hetzelfde ziektebeeld. Welke van de drie namen ik in het verloop van dit stuk gebruik, ik heb het dus telkens over hetzelfde.
CRPS of RSD of PTD (posttraumatische dystrofie / complex regionaal pijnsyndroom) De bovengenoemde drie namen, tezamen met nog een hele serie (waaronder Südeckse dystrofie) andere namen gaan over hetzelfde ziektebeeld. Welke van de drie namen ik in het verloop van dit stuk gebruik, ik heb het dus telkens over hetzelfde.Kort gezegd gaat het om een ziektebeeld waar een vaak relatief klein letsel leidt tot klachten die niet in verhouding staan tot de veroorzakende gebeurtenis. Vaak staat vooral de pijn op de voorgrond, maar soms ook de weefselafwijkingen, of - als dat onder controle is - de centrale klachten die er ook vaak zijn. Bij de PTD zijn er altijd (in wisselende mate) klachten van zwelling, veranderde doorbloeding, verandering van zweetpatroon of beharing, overgevoeligheid van de huid en veel brandend gevoel van de huid. De verstoring van het weefsel leidt tot dystrofie (verdikking, verandering) of zelfs atrofie (verdunning, slijtage). ook kunnen huid en nagels veranderen, net als de kleur van de huid. De symptomen kunnen zich uitbreiden, zelfs naar andere ledematen, en zijn wisselend van aard.
Daarnaast kunnen er zogenaamde centrale verschijnselen optreden via het centrum dat emoties, geheugen, concentratie en beoordelingsvermogen controleert, wat dan kan leiden tot slechter kunnen beoordelen en beslissen, slechtere concentratie, opwinding, prikkelbaarheid, slaapproblemen, depressie. Daarnaast zie je vaak chronische moeheid, verstoringen in menstruatie, prikkelbare darm, hypertensie, syndroom van Raynaud, e.d. Deze klachten hebben ook te maken met de overactiviteit van het sympathische zenuwstelsel, wat in eerste instantie wordt veroorzaakt door de 'verkeerde' reactie van het lichaam op het letsel. De oorzaak van dit 'verkeerd' reageren is onbekend, ook al zijn er wel wat theorieën.
Jaarlijks krijgen zo'n 8000 mensen deze complicatie na een letsel. Het overgrote deel geneest gelukkig in korte tijd. De overige patiënten krijgen te maken met een langdurige situatie. Naar schatting zijn er minstens 20.000 chronische patiënten in Nederland. Hoewel het op alle leeftijden voor komt, is dat vaker bij vrouwen (75%), en vooral tussen 45 en 60 jaar.
Uitgebreidere uitleg en informatie:Het oudste en meest primitieve deel van ons zenuwstelsel is het autonome zenuwstelsel (zelfs een worm schijnt dat te hebben). Dat autonome zenuwstelsel houdt zich bezig met de handhaving en de bescherming van ons interne milieu. Zo houdt het bijv. de lichaamstemperatuur rond de 37 graden.
Het autonome zenuwstelsel bestaat uit twee componenten:
1 het sympathische zenuwstelsel
2 het parasympathische zenuwstelsel
Van die twee is het sympathische zenuwstelsel het deel wat zorgt dat je in nood klaar bent voor de strijd: de temperatuur gaat omhoog, de bloeddruk stijgt, de huid wordt kouder (om geen warmte verloren te laten gaan), de huid gaat zweten, de circulatie van de spieren, het bot en de hersenen nemen toe. Normaal gesproken is het parasympathische deel de evenwichtsbrenger door min of meer de tegenovergestelde dingen te doen. De delen zijn echter onafhankelijk van elkaar en je kunt dus niet het een stimuleren om het ander te remmen en visa versa. Bij de PTD wordt het probleem gevormd door een verstoring van de werking van het sympathische zenuwstelsel.
In de ontwikkeling zijn onze grote hersenen met de hersenschors veel nieuwer dan het autonome zenuwstelsel. Onze 'gewone' pijnzenuwen komen uit bij die hersenschors, waardoor we ons bewust worden van de pijn. En er wat aan kunnen doen. Normaal gesproken gaat de pijn weg als de wond heel is of de pijn niet nuttig meer is. We ervaren de pijn normaal ook alleen op de plaats waar de beschadiging is. Via de pijnzenuwen gaat de melding naar de hersenschors, zodat we precies weten waar de pijn zit.
De pijnprikkels via de sympathische zenuwtakjes gaan niet naar de hersenschors, maar naar het primitieve deel van de hersenen - het limbische systeem - net boven de hersenstam. Dit systeem controleert emoties, het geheugen, de concentratie en het beoordelingsvermogen. Teveel prikkels geeft dan ook op dit niveau verstoringen.
Het grootste deel van de sympathische zenuwvezels volgt niet de normale anatomische zenuwvezels, maar volgt de wanden van bloedvaten en eindigt in de keten van klompjes zenuwcellen, de sympathische ganglia. Die zitten aan weerszijden van de wervelkolom. Teveel prikkels in dit deel kan een uitbreiding van de prikkels (klachten veroorzaken die zowel horizontaal als verticaal kan gaan. (zo kunnen dus als complicatie andere ledematen mee gaan doen).
PTD, CRPS of RSD is dus een verstoring van de werking van het autonome sympathische zenuwstelsel. Het is een syndroom met meerdere uitingen, waarbij minimaal de volgende symptomen aanwezig zijn:
pijn: vaak een constant brandende pijn, maar ook wel stekend, gekneusd, etc. Vaak in fluctuerende mate aanwezig. De pijn wordt vergezeld door een overgevoelige huid, vaak alsof die verbrand is; een geringe prikkel geeft een sterke reactie, een geringe aanraking verergert de pijn. Spasmen van de bloedvaten in huid en spieren; koudere delen van de extremiteit; de spasmen kunnen leiden tot tremoren, bewegingsstoornissen, zwakte, onhandigheid of de neiging tot vallen een zekere mate van ontsteking; kan in de vorm van zwelling, huiduitslag, kleurverandering van de huid, neiging tot huidbloedinkjes, snel gekneusd raken, zwelling rond gewrichten, emotionele storingen of slapeloosheid. Depressie, slecht kunnen beoordelen of beslissen, concentratieproblemen, geheugenproblemen, prikkelbaarheid, opgewondenheid, slaapproblemen. Omdat het sympathisch zenuwstelsel belangrijk is voor de handhaving van ons interne milieu, kunnen er meer verstoringen optreden omdat die handhaving niet meer perfect gaat. Bovendien wisselen de symptomen vaak van intensiteit, zelfs over korte termijn of over een paar uur.
Er zijn verschillende theorieën waarom de klachten, die afwijken van normale reacties op een kneuzing of breuk, zouden optreden en soms lang blijven. Hoewel het bovenbeschrevene een goede neurologische verklaring is, zijn er toch artsen die andere verklaringen bedachten. Zo zou de vorming van teveel radicalen op de plaats van het onheil tot een bijzondere ontstekingsreactie leiden en de uiteindelijke oorzaak zijn. Vandaar dat in het begin DMSOzalf wordt gegeven (MSM is een inwendige alternatief). Dit zou nog steeds kunnen passen bij het bovenstaande. Verder zijn er theorieën die stellen dat de inactiviteit de oorzaak is, of dat er een psychische predispositie zou zijn. Hoewel dit laatste via onderzoeken is ontzenuwd - er is niets wat daar op wijst - zijn er nog steeds artsen die dat denken. Ook wordt de verstoring via het limbische systeem genegeerd en worden de daardoor veroorzaakte klachten al te gemakkelijk afgedaan als psychische reacties op de ziekte. Voor de patiënt die vooral pijn heeft niet zo erg, maar voor de patiënt die de pijn onder controle heeft en vooral last van die limbische stoornissen heeft erg frustrerend.
Er zijn verschillende stadia in de PTD:disfunctie (niet goed kunnen gebruiken)
dystrofie (verharding, afwijking van weefsel)
atrofie (weefselversterf, verdunning)
verstoring van het immuunsysteem met alle gevolgen van dien, inclusief kanker, hartaanvallen, etc.
Hoe sneller de stadia verlopen, hoe ernstiger de PTD en hoe agressiever de behandeling zal moeten zijn. Soms kan een geringe behandeling er ook al toe bijdragen dat mensen één of twee stadia verbeteren. Dat is een goed teken, maar zegt minder over de conditie; want hoe chronischer de ziekte is, hoe meer kans op het blijven van de klachten er is. Een succesvolle behandeling vereist teamwork. De belangrijkste zaken zijn een vroege diagnose, vroege mobilisatie en uitgebreide fysiotherapie, vermijden van narcotica, kalmeringsmiddelen en alcohol; verder stoppen met ijsbehandelingen en immobiliserende middelen. Meer informatie over behandeling en pijnbestrijding is te vinden op diverse sites, waaronder die van de PD-vereniging: www.posttraumatischedystrofie.nl.
Qua voeding wordt wel gezegd dat chocolade moet worden vermeden (vanwege de fenylethanolamine), net als hot dogs, lever, worst en alcohol. Een belangrijke regel is ook: prik niet, amputeer niet en opereer niet in het gebied van de PTD. Dat alles kan de situatie aanzienlijk verslechteren, omdat ze voor een nieuwe bron van PTD kunnen zorgen. Operaties kunnen overigens ook het begin van PTD zijn, naast kneuzingen of breuken.
De meest voorkomende plaatsen van waaruit een PTD zich ontwikkelt zijn hand/pols, elleboog, knie en voet.
V.w.b. de diagnose: die kan alleen worden gesteld door iemand die op basis van het klinische beeld en ervaring de diagnose kan stellen bij aanwezigheid van de 4 bovengenoemde criteria. Waterdichte testen bestaan niet. Een botscan is niet altijd positief, net als een thermografie. MRI en CAT-scan laten vaak niets zien voordat je in een later stadium beland bent.
Door de verschillende manifestaties en uitbreidingsmogelijkheden kunnen patiënten beelden ontwikkelen die niet voor elke arts begrijpelijk zijn. Zo kan iemand pijn in een arm ontwikkelen, een tremor(beven) van een hand hebben, maar ook moeilijk lopen, spasmen in de benen hebben en in een rolstoel eindigen. Zo'n patiënt wordt niet altijd medisch begrepen en kan worden bekeken als neurotisch, depressief of hypochondrisch. Artsen die het niet begrijpen hebben soms snel etiketjes geplakt als "hypochonder" of "somatisatie". En zie die dan maar weer kwijt te raken.......ze staan immers zwart op wit, en ook al zijn ze niet juist ze blijven in het dossier. Ideaal voor de verzekering die niet graag uitbetaalt. Evenzo is er verwarring met allerlei andere ziektebeelden (bijvoorbeeld het carpale tunnelsyndroom) mogelijk, met als mogelijkheid operatie en verdere verslechtering.....
Zoals beschreven kan de prognose goed zijn als de diagnose snel wordt gesteld en de behandeling snel wordt ingezet. 80% van de patiënten zou binnen het jaar herstellen, nagenoeg restloos. Voor de anderen kan het een langdurig of zelfs levenslang proces zijn.
De bovenstaande informatie heb ik verzameld van verschillende websites, waaronder die van de Amerikaanse neuroloog gespecialiseerd in PTD Dr. Hooshmand (http://www.rsdrx.com), de Amerikaanse patiëntenassociatie (http://www.rsds.org) en de Amerikaanse RSD Stichting (www.rsdfoundation.org). Deze sites vond ik weer via de Nederlandse vereniging voor posttraumatische dystrofie patiënten (http://www.posttraumatischedystrofie.nl).
Met name de site van Dr. Hooshmand is zeer uitgebreid en bevat vele vragen en antwoorden. Helaas heeft hij een reëlere kijk op de hele impact van de posttraumatische dystrofie (inclusief het limbische systeem) dan de meeste Nederlandse artsen/instanties. Bij Nederlandse artsen/instanties lijkt te veel het idee te heersen van 'je kunt niet bewijzen dat klachten door de PTD worden veroorzaakt en niet psychisch zijn', dus doen we er niets mee, of we gaan er van uit dat ze psychisch zijn. Dat beleidsmakende artsen zich zo opstellen is jammer, omdat het afbreuk doet aan wat de patiënt ervaart. Bovendien laten ze de patiënt ook behoorlijk in de steek als het gaat om de verzekeringstechnische kant van de zaak. Zolang artsen te weinig bepaalde symptomen onder het etiket van de ziekte stellen en te veel als psychisch of niet duidelijk, zullen verzekeringen daar van profiteren door dat soort klachten niet serieus te nemen en die patiënten te benadelen als het om uitkeringen gaat. Daar waar de geneeskunde zo prat gaat op de wetenschappelijkheid, denk ik dat hier toch met alle kennis door Hoosmand heel wetenschappelijk wordt neergezet wat er gebeurt, dat nota bene aangevuld met een onderzoek onder vele honderden patiënten, wat duidelijk de percentages aangeeft van patiënten met klachten op gebied van concentratie, geheugen, beoordelen, stemming, etc. Dit zijn geen toevallige cijfers, deze klachten zijn onderdeel van het hele symptoombeeld, horen bij het syndroom. Ze worden door hem zelfs als een van de pijlers voor de diagnose gesteld, omdat het meedoen van het limbische systeem (en dus deze klachten) bewijzend is voor de diagnose PTD, omdat het onderdeel is van het sympathische zenuwstelsel.
Ten slotte moet me van het hart dat ik veel patiënten tegenkom die al jaren niet meer onder behandeling zijn en hun leefpatroon behoorlijk hebben moeten veranderen. Ogenschijnlijk hebben ze geen klachten meer, maar ze zijn nog steeds veel sneller en langer moe, hebben nog regelmatig wisselende pijnen en kunnen veel minder. Met name de concentratie en het geheugen werken vaak slechter, ze gaan verjaardagen uit de weg omdat het ze te veel vermoeit. Dat zijn serieuze problemen, waar m.i. te weinig aandacht voor is. Veel van die mensen voelen zich behoorlijk alleen omdat weinig mensen het begrijpen. "Er is niets aan je te zien", "Maar je ziet er normaal uit", "waar zit het dan?", etc.
Ik hoop dat de uitleg over het syndroom en de verschijnselen die erbij kunnen komen iets meer duidelijkheid hebben kunnen geven aan mensen die dat zoeken. Of aan de omgeving van mensen die het betreft, want begrip van de omgeving is erg waardevol.Bron: Ed en Hanneke Monsma