Inleiding
De algo(neuro)dystrofie of syndroom van Sudeck is een pijnlijke ziekte met uiteenlopende klinische symptomen. Ze tast meestal de voeten, de handen of de schouders aan; ook andere gewrichten kunnen getroffen worden. De oorzaak is nog onbekend. Tien procent van de vastgestelde algodystrofieën evolueren naar een chronische vorm. Een vroegtijdige diagnose en medische verzorging bieden evenwel een grotere kans op snelle genezing.
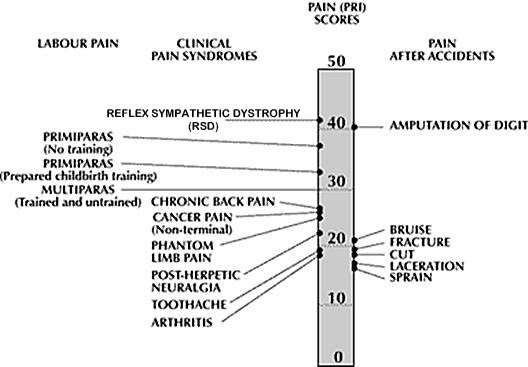
Algodystrofie komt voor op alle leeftijden, zowel bij mannen als vrouwen. Bij kinderen is de ziekte meestal minder ernstig en geneest ze sneller dan bij volwassenen. De ziekte heeft heel veel verschillende namen,in de literatuur zijn er zo'n 50 bekend.Vooral ook post-traumatische Dystrofie wordt veel gebruikt,evenals Sudeck Dystrofie (of Atrofie) en Sympathische Reflex Dystrofie. De laatste tijd komt de term CRPS type I (Complex Regionaal Pijnsyndroom) steeds meer in opgang. De gangbare Amerikaanse benaming is Reflex Sympathetic Dystrophy (RSD).
Oorzaken
• De oorzaak van de aandoening blijft onbekend, maar in meer dan 80% van de gevallen kan er wel een oorzaak aangewezen worden.
De meest voorkomende factor (bij 50 tot 70% van alle algodystrofieën) is een traumatisme, een verwonding:
- verbrijzeling van een ledemaat,
- breuk, luxatie, verstuiking,
- verbranding,
- door een wapen veroorzaakte wonde,
- eenvoudige kneuzing.
• Andere factoren zijn:
- orthopedische heelkunde (zelfs minder belangrijke), artroscopie
- hart- of vaatchirurgie (zeldzamer)
- immobilisatie d.m.v. gips
- pijnlijke kinesitherapie
- geneesmiddelen (barbituraten, isoniazide)
- puncties en infiltraties zelfs wanneer deze correct werden uitgevoerd,
- reumatische, cardiovasculaire, ademhalingsaandoeningen of neurologische aandoeningen
- zwangerschap
• Andere individuele factoren lijken het optreden van een algodystrofie te bevorderen:
- hypertriglyceridemie,
- hyperthyroïdie
- psychologische factoren: bij een patiënt op drie stelt men overdreven reacties vast op stress (angst, paniek) alsmede een neiging tot depressie of een narcistische persoonlijkheid. Algodystrofieën zijn daarentegen zeldzaam bij vastbesloten of ambitieuze personen.
Symptomen
Men moet aan algoneurodystrofie denken bij elke blijvende pijn, vooral wanneer die optreedt tijdens de verbetering van een van de mogelijke oorzakelijke factoren.
In de evolutie van de algodystrofie onderscheidt men klassiek drie stadia:
Stadium I of de warme fase
Wordt gekenmerkt door ernstige en brandende pijn met variabele intensiteit die door beweging en oefening erger wordt. Die verergering van de pijn bij oefening lijkt het meest vroegtijdige symptoom van algodystrofie te zijn. Functionele invaliditeit evoluerend naar toenemende stijfheid komt frequent voor. De fase wordt als warm gekwalificeerd wegens de plaatselijke ontsteking. Roodheid, warmte en plaatselijke zwelling zijn klassiek hoewel niet constant. Een gelokaliseerd bovenmatig zweten of een glimmende huid zijn ook mogelijk. De gemiddelde duur van fase I bedraagt 3 maanden. In de minder ernstige gevallen duurt die fase enkele weken, verzacht dan spontaan of reageert vlug op de behandeling. Ze kan soms ook langer duren.
Stadium II of de koude fase:
De pijn verergert nog en wordt vager. De huid verschrompelt en wordt bleek, een gevoel van koude. Het oedeem verspreidt zich en wordt steeds erger.
Soms uitvallen van de lichaamsbeharing, de nagels worden bros, barsten of krijgen een gestreept uiterlijk. Er vestigt zich een osteoporose, eerst pleksgewijs, vervolgens meer gemarkeerd en diffuus. Het gewricht zwelt op. De spieren verschrompelen. Fase II kan 3 tot 6 maanden duren.
Stadium III of de stabiliseringsfase
De pijn verdwijnt geheel of gedeeltelijk. De symptomen worden uiteindelijk onomkeerbaar. Voor een groot aantal patiënten wordt de pijn resistent tegenover elke behandeling en kan die het ledemaat in zijn totaliteit betreffen. Sterke verzwakking van de spieren. De gewrichten van de voet of de hand worden extreem zwak; ze hebben een beperkte beweeglijkheid. Een beperkt percentage patiënten ontwikkelt een veralgemeende over het hele lichaam.
Behandeling
Er bestaat geen consensus over de behandeling van algodystrofie. Bepaalde auteurs stellen dat genezing zelfs zonder therapie mogelijk is, anderen beweren dan weer het tegendeel. Een ding is zeker : zodra de diagnose gesteld is, moet men met de behandeling beginnen om de duur van de aandoening te beperken. De overgang van een behandeling naar een krachtiger behandeling is maar gerechtvaardigd in geval van mislukking of bij zware intolerantie ten opzichte van de aanvankelijke behandeling.
• Indien de diagnose in de warme fase wordt gesteld, moet een behandeling met zalmcalcitonine of salcatonine aangevat worden. Die is 50 maal krachtiger dan de menselijke calcitonine, maar moet wel met een injectie of via een neusspray toegediend worden. Enkel de injecteerbare bereidingen worden voor het ogenblik terugbetaald. De neusspray is voorbehouden aan patiënten die lijden aan de ziekte van Paget of vertebrale verzakkingen bij osteoporose. Braakneigingen, misselijkheid en flushes (roodheid in het gezicht) zijn frequente ongewenste effecten bij het begin van een behandeling met injecties. Een onderhuidse injectie 's avonds (vanaf 17 uur) wordt over het algemeen beter verdragen dan op een ander ogenblik van de dag. De toediening van een antibraak middel beperkt de misselijkheid aanzienlijk. Het gebruik van een antihistaminicum werkt het flusheffect van de calcitonine tegen.
• Betablokkers geven eveneens goede resultaten, vooral op de pijn in het eerste stadium. De dosissen moeten individueel aangepast worden.
• De kinesitherapie die altijd pijnloos moet blijven, bestaat in een actieve eventueel geassisteerde mobilisering, balneotherapie en wisselbaden. De katroltherapie, de houdingen en de passieve mobilisering moet men vermijden. De kinesitherapie mag nooit in een hyperalgetische fase (toegenomen gevoeligheid en verlaagde pijndrempel zoals bij oppervlakkige verbranding van de huid) voorgesteld worden.
• Paracetamol en niet-steroïdale ontstekingsremmers zijn niet efficiënt. Infiltraties met corticoïdenbezinksels zijn daarentegen wel efficiënt.
• Indien de behandeling niet aanslaat, kan een speciale behandeling worden gevolgd in een pijnkliniek. Die geeft goede resultaten maar is zeer pijnlijk en is af te raden bij hartpatiënten.
• Een andere behandeling die goede resultaten lijkt te geven bij hardnekkige gevallen, ook in het tweede stadium van de ziekte, bestaat in de toediening van bifosfonaten van de tweede generatie. De effecten op lange termijn zijn nog niet bekend. Ook deze behandeling is gereserveerd voor specialisten.