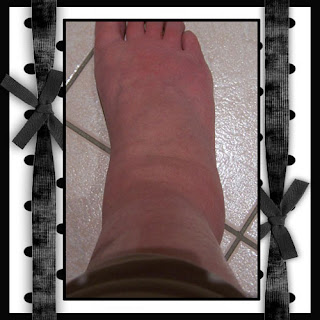
Posttraumatische dystrofie (PTD)
Posttraumatische dystrofie (PTD) is een aandoening waarover nog veel onduidelijkheid en dus discussie bestaat. Dit geldt voor zowel de definitie, de epidemiologie, de diagnostiek, de prognose als de behandeling. De International Association for the Study of Pain (IASP) heeft getracht enige duidelijkheid te scheppen door criteria op te stellen waaraan de aandoening moet voldoen. De IASP spreekt van complex regionaal pijnsyndroom type 1.
Over het algemeen is het beloop van de aandoening gunstig, maar restverschijnselen komen geregeld voor: pijn (17-58%), stijfheid (55-65%) en ernstige complicaties, zoals infecties, myoclonieën, ulcera, chronisch oedeem en dystonie (7%). Uit onderzoek blijkt dat het ontstaan van PTD op jonge leeftijd en een koude extremiteit in het begin van de aandoening prognostisch ongunstig zijn en dat er nog geen effectieve behandeling is.
Toen wij enige tijd geleden een zestienjarig meisje zagen met uitbehandelde PTD die na een bezoek aan een mevrouw in Macedonië geheel hersteld terugkwam, waren onze reacties in eerste instantie dan ook gereserveerd. Toen er echter meer patiënten met uitbehandelde PTD hersteld terugkwamen uit Macedonië, was onze nieuwsgierigheid gewekt. Wij riepen twaalf van deze patiënten op om de resultaten te inventariseren.
OpvallendDe door ons onderzochte groep van twaalf in Macedonië behandelde patiënten bestond uit twee mannen en tien vrouwen. Bij allen was er sprake van een uitbehandelde PTD en was de diagnose gesteld door een of meer terzake kundige specialisten, bij wie wij de patiëntengegevens opvroegen. Wij bevestigden de diagnose met behulp van de criteria van de IASP. Tevens namen wij een VAS-score voor pijn af; dit is een (visueel analoge schaal van 0 (geen pijn) tot 10 (ondraaglijke pijn). De gemiddelde tijd tussen de behandeling in Macedonië en ons onderzoek was een halfjaar. De gemiddelde leeftijd van deze patiëntengroep was 37,2 (14-60) jaar. Van hen hadden er 2 PTD aan de arm en hand, 10 hadden PTD aan het been (1 patiënt had PTD aan beide locaties). De tijd dat zij al last hadden van de aandoening was gemiddeld 27,6 (14-60) maanden. De patiënten hadden gemiddeld 3 (1-5) behandelingen door de Macedonische therapeute ondergaan; de sessies duurden gemiddeld 25 (1-90) minuten.
De resultaten waren opvallend. 4 patiënten waren na de Macedonische behandeling volledig hersteld en 7 gedeeltelijk; 1 patiënt genas niet. Van de 7 patiënten die gedeeltelijk waren hersteld, zijn er inmiddels 4 verder verbeterd, bleef 1 patiënt stabiel, en zijn 2 patiënten iets teruggevallen. De VAS-score voor pijn vóór de behandeling was gemiddeld 7,7 (2-9); na de behandeling 1,9 (0-6). Het gemiddeld aantal gebruikte hulpmiddelen vóór de behandeling was 3,6, na de behandeling 0,45. Tien patiënten maakten helemaal geen gebruik meer van hulpmiddelen, 1 patiënt was nog rolstoelafhankelijk, maar had veel minder pijn. De patiënten konden deels weer werken, hobby’s oppakken en waren weer in de gelegenheid deel te nemen aan het sociale leven.
Naar MacedoniëDe bij deze twaalf patiënten gevonden resultaten waren dusdanig dat wij besloten de behandeling ter plekke te observeren. De groep die vervolgens naar Macedonië ging, bestond uit zes patiënten met uitbehandelde PTD, vier fysiotherapeuten, een revalidatiearts, een anesthesioloog, een huisarts en een cameraman. Mevrouw Shinka, de bewuste therapeute, bleek in een klein plaatsje op het platteland te wonen. De behandeling vindt plaats bij haar thuis. Iedere behandeling bij onze zes patiënten werd uitgevoerd in aanwezigheid van twee of drie Nederlandse therapeuten, de cameraman die video-opnamen maakte, en een tolk. Shinka begon de behandeling met het zoeken naar een laesie in de aangedane extremiteit. De anamnese besloeg slechts één vraag: ‘Waar zit de pijn?’ Vervolgens zocht zij met haar handen naar weerstanden en pijnlijke plaatsen en vergeleek zij links met rechts. Bij dit zoeken bewoog ze vaak passief, terwijl ze proximaal fixeerde. De behandeling bestond vervolgens uit het proximaal fixeren en fors passief doorbewegen en/of manipuleren van de plaats waar ze de weerstand voelde of waar de patiënt aangaf de meeste pijn te voelen. Tijdens dit proces trok de therapeute zich niets aan van de vaak hevige pijn die de patiënt had. Ze ging door tot er sprake was van een klik. Vervolgens gaf ze de patiënt opdracht om het aangedane lichaamsdeel te bewegen: lopen, hand gebruiken om een snoepje uit een papiertje te halen, iets oppakken. De patiënten hadden na de klik’ acuut minder pijn en konden op één patiënt na ook aan de opdrachten voldoen. Vaak veranderden direct na de behandeling het gevoel, de kleur en de temperatuur van het aangedane lichaamsdeel. Het aantal behandelingen en de duur varieerden per patiënt.
Shinka adviseerde spalken, aangepast schoeisel, krukken en andere hulpmiddelen niet meer te gebruiken. Teruggekomen in Nederland bleek dat bij alle zes patiënten de vier door PTD verstoorde dimensies (sensorische, vasomotore, trofische en motorische dysregulatie) waren verbeterd. Zij hadden minder pijn, de functie was toegenomen, zij gebruikten minder pijnmedicatie en minder hulpmiddelen. De enige gesignaleerde bijwerking waren blauwe plekken en één patiënt kreeg in twee behandelde extremiteiten last van krampaanvallen. Tot op heden is er slechts bij één patiënt sprake van een terugval. Over een halfjaar onderzoeken wij de patiënten opnieuw.
EnquêteNa terugkomst hebben we nog eens 21 in Macedonië behandelde patiënten, die wij niet eerder hadden benaderd, een vragenlijst toegestuurd. Wij ontvingen 18 bruikbare vragenlijsten terug. Deze groep bestond uit 13 vrouwen en 5 mannen; de gemiddelde leeftijd was 43,5 (17-67). Van hen hadden er 9 PTD aan de hand en arm, 12 hadden PTD aan het been en de voet (3 aan zowel arm als been). Ze waren eerder bij gemiddeld twee specialisten in behandeling geweest. Bij vertrek naar Macedonië bestond de PTD gemiddeld 33,7 (10-146) maanden.nDe periode tussen het invullen van de enquête en de behandeling in Macedonië is gemiddeld 8,8 (2-20) maanden. Van de 18 respondenten waren er na de behandeling 13 verbeterd, van wie 5 volledig. Vijf patiënten hadden er nauwelijks of geen baat bij gehad. Na terugkomst hadden 2 patiënten een lichte terugval gekregen. De gemiddelde VAS-score voor pijn voor de behandeling in Macedonië was 7,9 (5,5-10) en na de behandeling 5,1 (0-8,5). Het gemiddeld aantal medicijnen dat zij voor de behandeling gebruikten was 3,1 (1-11), na de behandeling 1,7 (0-7), 8 patiënten gebruikten niets meer. Ook het aantal hulpmiddelen dat zij gebruikten liep terug: van gemiddeld 3,6 tot 1,8. De arm/handfunctie verbeterde bij 5patiënten en bij 4 bleef de functie gelijk. Bij 9 patiënten verbeterde de loopfunctie, bij 3 patiënten niet. Vóór de behandeling zat de aangedane extremiteit bij 5 patiënten in het lichaamsschema, na de behandeling bij 11 patiënten. Bij 7 patiënten kwam de aangedane extremiteit niet terug in het lichaamsschema (bij deze groep was het herstel matig tot slecht).
AfwijkendBij 31 van de 39 door ons geobserveerde patiënten die in Macedonië zijn behandeld, is dus een opmerkelijke verbetering opgetreden. Zij gebruiken minder of helemaal geen hulpmiddelen meer, de pijn is veel minder of helemaal verdwenen, de extremiteit is teruggekomen in het lichaamsschema en kan weer functioneren, het gebruik van pijnmedicatie nam af. De behandeling in Macedonië wijkt sterk af van de gangbare therapieën bij PTD. Opvallend was dat de Macedonische therapeute‘door de pijn heen’ behandelde en de patiënt direct daarna de aangedane extremiteit liet gebruiken. Onze benadering tot op heden is dat we het getroffen lichaamsdeel heel voorzichtig behandelen en de patiënt vooral geen pijn willen doen.
VerklaringBij onze poging om het succes van de behandeling in Macedonië te verklaren kwamen twee hypothesen naar voren. De eerste gaat ervan uit dat door het opheffen van een lokale blokkade het feedbackmechanisme wordt hersteld. De tweede hypothese sluit daarbij aan maar houdt in dat er ook een verandering plaatsvindt op centraal niveau. Voor de eerste hypothese pleiten de ‘klik’ en de pijn die daar ter plekke mee gepaard gaat. Voor de tweede pleit de snelle reactie (alsof er een knop wordt omgedraaid): de directe terugkeer naar normale temperatuur en kleur (niet bij alle patiënten), de directe terugkeer in het lichaamsschema en het bijna onmiddellijk weer functioneren van de aangedane extremiteit. De bevindingen zeggen niets over het ontstaan van posttraumatische dystrofie, wel over het voortbestaan ervan. Waarschijnlijk is het voortbestaan van de aandoening een gevolg van een interactie tussen patiënt en therapeut die ertoe leidt dat pijn moet worden vermeden. Met andere woorden, er ontstaat een pijncontingente benadering van de klacht, waardoor de oorzaak niet wordt aangepakt en er op centraal niveau een stoornis ontstaat van het lichaamsschema. Ons inziens is de ‘Macedonische’ techniek ook goed toepasbaar in Nederland. De gesignaleerde, opmerkelijke verbeteringen bij de door ons onderzochte 39 patiënten geven in ieder geval reden genoeg om de benadering en theorievorming van en over posttraumatische dystrofie te herzien of op zijn minst kritisch te bekijken.
J.W. Ek,
huisarts, Hoogeveen
J.C. van Gijn,
revalidatiearts, Bethesdaziekenhuis, Hoogeveen
Correspondentieadres: jawiek@hetnet.nl
Literatuur
1. Berg PJ van den, Bierma-Zeinstra SMA, Koes BW. Klinisch beeld en prognose van sympathische reflexdystrofie. Een systematisch overzicht. Huisarts Wet 2002; 45 (3): 114-8. 2. Berg PJ van den, Bierma-Zeinstra SMA, Koes BW. Therapie bij sympathische reflexdystrofie. Een systematisch overzicht. Huisarts Wet 2002; 45 (3): 166-71.
SAMENVATTING* Over posttraumatische dystrofie (PTD) bestaat veel onduidelijkheid en er was tot nu toe geen effectieve behandeling bekend.
* De genezing van een patiënte met uitbehandelde PDT na een bezoek aan een therapeute in Macedonië leidde in eerste instantie dan ook tot gereserveerde reacties.
* Toen echter meer van zulke patiënten geheel of gedeeltelijk hersteld uit Macedonïe terugkwamen, is een onderzoek - ook ter plekke - verricht.
* De resultaten hiervan geven reden om de theorievorming over en de benadering van PTD op zijn minst kritisch te bekijken.
Criteria voor PTD1. Het complex regionaal pijnsyndroom type 1 oftewel posttraumatische dystrofie ontstaat na een uitlokkende schadelijke gebeurtenis.
2. Er treedt spontane pijn of allodynie/hyperalgesie op die niet beperkt blijft tot het verzorgingsgebied van een perifere zenuw en die disproportioneel is gezien de uitlokkende gebeurtenis.
3. Er is bewijs (geweest) van oedeem, abnormale huiddoorbloeding of abnormale sudomotore activiteit in het gebied van de pijn.
4. Deze diagnose kan niet worden gesteld indien er andere aandoeningen aanwezig zijn die de mate van pijn en disfunctie kunnen verklaren.